Téléphone
05 59 43 50 01 (Fax)
Horaires
8h à 18h30, du lundi au vendredi
8h à 12h30 le samedi matin, une fois par mois
La cataracte est une opacification naturelle du cristallin qui entraine une baisse de l’acuité visuelle. La vision devient floue et ne peut plus être corrigée par des lunettes. Le plus souvent, l’opacification du cristallin est due à l’âge, mais d’autres causes existent : les traumatismes, les radiations, la forte myopie, certains médicaments, le diabète ou parfois l’hérédité. En France, plus de 500 000 personnes sont opérées de la cataracte chaque année.
L’intervention consiste à remplacer le cristallin opacifié par un cristallin artificiel appelé « implant ». Sa puissance est préalablement calculée en consultation lors du bilan pré opératoire. Cet implant sur-mesure permet de corriger également les anomalies visuelles associées (myopie, hypermétropie, astigmatisme, parfois presbytie). La chirurgie se déroule en ambulatoire (sans hospitalisation), au bloc opératoire, sous anesthésie locale (collyres), de façon totalement indolore.
Le choix de l’implant (monofocal, multifocal, torique) sera fonction de vos attentes et des possibilités réfractives qu’offrent votre œil. Votre ophtalmologiste évoquera les différents choix qui se présentent à vous.
A l’issu de la chirurgie, des collyres seront instillés pendant 1 mois et un contrôle sera réalisé auprès de votre ophtalmologiste au 7ème jour et au 1er mois.
Le glaucome est une maladie de votre nerf optique responsable d’une altération de sa structure conjointe au rétrécissement du champ visuel. Il s’associe fréquemment à une élévation de la tension oculaire. Sa fréquence est son caractère longtemps asymptomatique en font une pathologie redoutable : seul un examen régulier chez votre ophtalmologiste permet son dépistage et un traitement précoce, lorsqu’il est indiqué.
Sa surveillance et son dépistage nécessitent la réalisation d’un OCT au cabinet, ainsi que d’un champ visuel. Plusieurs traitements sont à disposition de votre ophtalmologiste : les collyres, le laser et la chirurgie. Le choix du traitement repose sur le type de glaucome, mais également sur son profil évolutif au fil des mois. Un traitement instauré ne devra être arrêté sous aucun prétexte, et sera poursuivi à vie.
Un bilan plus approfondi comportant la réalisation d’une IRM cérébro-orbitaire, la recherche d’un syndrome d’apnées du sommeil et celle d’un holter tensionnel peut être requis lors du diagnostic.
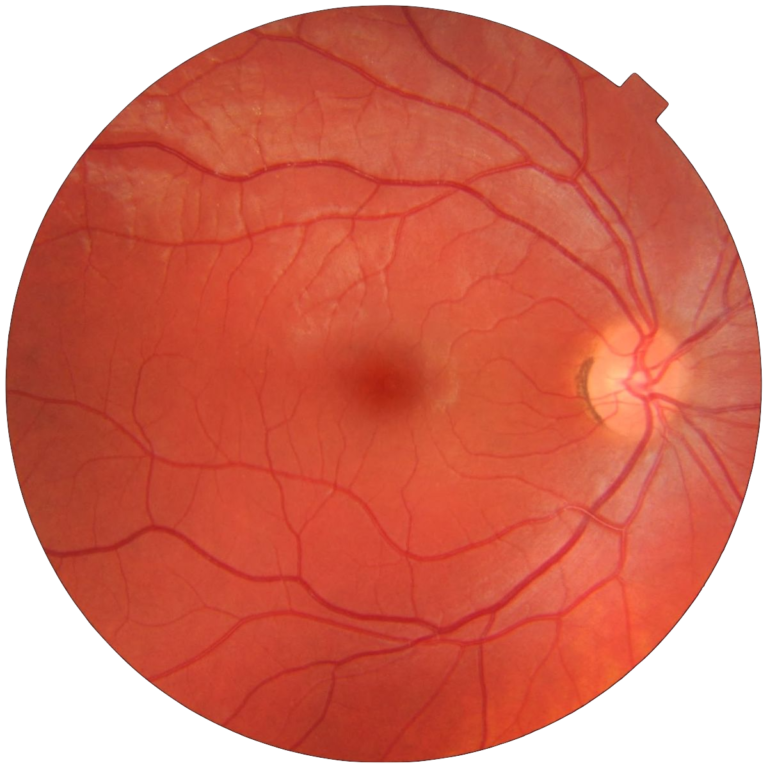
Le diabète
L’oedeme maculaire reste la principale cause de baisse de vision affectant jusqu’à 10% des patients diabétiques, et plus particulièrement, des diabétiques de type 2. Il peut s’associer à tous les stades de rétinopathie diabétique. La vue n’est généralement modifiée qu’après une longue période d’évolution silencieuse : c’est pour cette raison qu’un examen annuel approfondi est indispensable.
Parmi les symptômes évocateurs d’atteinte oculaire, nous pouvons citer : vision trouble, perte de la vision centrale ou périphérique, altération de la vision des couleurs, taches noires, corps flottants, flashs lumineux, et douleurs (rares).
La survenue de l’oedeme maculaire, tout comme celle de la rétinopathie est complexe et multifactorielle. L’ensemble des études scientifiques s’accordent à définir 5 facteurs de risque majeurs : un déséquilibre chronique du diabète (HbA1c > 8%), une hypertension artérielle mal équilibrée, un syndrome des apnées du sommeil non appareillé, une dysfonction rénale, ou encore une dyslipidémie non traitée.
Le contrôle de ces facteurs systémiques est donc indispensable pour prévenir l’installation des complications ophtalmogiques.
Le recours conjoint aux injections intra vitréennes itératives (anti VEGF et corticoïdes) reste un atout thérapeutique majeur dès lors que l’oedeme maculaire est installé. Votre ophtalmologiste vous expliquera le schéma annuel des injections qui seront nombreuses et rapprochées la première année, avant de s’espacer progressivement sur les 3 années suivantes.
Parallèlement, en cas d’installation de rétinopathie, la réalisation de séances de laser rétinien argon (panphotocoagulation rétinienne) peut vous être proposée afin de prévenir les complications rétiniennes qui participent à augmenter la baisse d’acuité visuelle (hémorragies, et glaucome néovasculaire).
La DMLA
La DMLA survient au-delà de 50 ans, et correspond à un vieillissement trop rapide de la macula, zone centrale de la vision. Il s’agit d’un défaut de recyclage des cellules visuelles conduisant à l’accumulation de dépôts (=drusens) sous la rétine. Ces dépôts peuvent secondairement abimer la rétine (DMLA atrophique) et se compliquer de vaisseaux responsables d’oedeme (DMLA humide) ou d’hémorragies maculaires.
Au stades initiaux, seul un examen ophtalmologique peut diagnostiquer une DMLA, la maladie ne donnant aucun symptôme pendant de nombreuses années. Par la suite, des symptômes peuvent apparaître, allant de la nécessité d’un meilleur éclairage pour lire, à la perte de la vison centrale, en passant par une déformation des lignes droites au centre de la vision.
La vision périphérique reste toujours conservée.
En cas de drusens visibles au fond d’œil, un suivi rapproché s’impose avec la réalisation d’OCT maculaires. Un traitement préventif par cocktail vitaminique (gélules de zinc, d’anti oxydants et d’Oméga 3 non remboursées), arrêt du tabac, alimentation équilibrée et protection solaire est recommandé dès les premiers signes de la maladie afin de ralentir sa progression.
En cas d’oedeme ou d’hémorragie maculaire, le recours conjoint aux injections intra vitréennes itératives (anti-VEGF) reste le seul traitement efficace pour contrôler la maladie et lutter contre la baisse de vision centrale. Votre ophtalmologiste vous expliquera le schéma annuel des injections qui seront nombreuses et rapprochées la première année, avant de s’espacer progressivement sur les 3 années suivantes.
Actuellement, nous ne disposons pas de médicaments capables de guérir la DMLA.
La myopie forte
La myopie forte peut être associée à diverses complications pouvant entrainer des altérations de la vue.
Parmi les plus fréquentes, les néovaisseaux choroïdiens maculaires doivent être diagnostiqués rapidement car ils sont accessibles à un traitement par injections intra vitréennes d’anti VEGF. Leur survenue se manifeste par une baisse de vision centrale avec une tache (scotome) et une déformation des images (métamorphopsies).
D’autres complications peuvent en revanche rester totalement asymptomatiques.
C’est le cas du glaucome, des déchirures périphériques, voire de certains décollements de rétine.
Pour cette raison, il est recommandé de réaliser un fond d’œil dilaté régulièrement auprès de votre ophtalmologiste, qui couplera cet examen avec un OCT maculaire et papillaire.
Les anomalies vasculaires de l’œil : occlusions veineuses et artérielles.
Une baisse de vision peut être le reflet d’une anomalie vasculaire qu’elle soit rétinienne, ou qu’elle affecte de nerf optique (NOIAA).
L’urgence médicale consiste à comprendre, à traquer et à traiter le mécanisme qui a conduit à la survenue de cet incident. Un bilan cardio vasculaire exhaustif vous sera alors prescrit.
Plusieurs outils (fond d’œil, angiographie, OCT) sont à notre disposition pour évaluer le niveau et l’importance de la lésion vasculaire afin de cibler le traitement le plus adapté (abstention thérapeutique, injections intra vitréennes, laser argon rétinien), et de définir le parcours de soins et de surveillance adéquat.
Le pronostic de ces atteintes vasculaires est très variable et dépend évidemment de l’étendue, mais aussi du mécanisme.
Les injections intra vitréennes
Nous pratiquons au cabinet les injections intra vitréennes (IVT) pour traiter certaines maladies maculaires.
Ce traitement permet d’introduire directement à l’intérieur de l’œil les molécules qui freinent l’activité vasculaire anormale qui se développe sur la macula des patients atteints de DMLA exsudative, de maculopathie diabétique, de myopie forte, de néovaisseau choroïdien, ou d’occlusion veineuse.
Le rythme des injections varie d’une pathologie à l’autre, et d’un patient à l’autre.
L’injection est réalisée directement dans l’œil, à travers la conjonctive et la sclère (blanc de l’œil) dans la cavité vitréenne située en arrière du cristallin. L’œil est préalablement désinfecté et anesthésié afin que l’injection soit parfaitement indolore. Des collyres antiseptiques devront être instillés pendant 3 jours.
L’angiographie est une technique qui permet la visualisation des vaisseaux de l’œil, et de leurs anomalies.
Elle se pratique par une injection de colorant dans votre bras (la fluorescéine) à l’aide d’un cathéter, au cabinet, en l’absence d’allergie. Des clichés photographiques des vaisseaux de l’œil sont ensuite réalisés et permettent d’affiner les diagnostics d’occlusion veineuse, de rétinopathie diabétique, de vascularite, de certaines uvéites ou de DMLA lorsque l’OCT angiographie n’est pas contributive.
Elle possède un grand intérêt diagnostic, mais également thérapeutique car elle guide la réalisation de laser argon dans certaines pathologies rétiniennes.
En cas d’allergie connue, une prémédication par anti histaminique vous sera prescrite. A l’issu de l’examen, le teint et les urines sont jaunes : cela est tout à fait normal. Il est recommandé de venir accompagné en raison de la dilation pupillaire qui contre indique ensuite la conduite.
3 types de lasers sont disponibles au cabinet : le laser argon, le laser yag, le laser yag doublé (SLT).
Leur réalisation se déroule en ambulatoire, en consultation. Un verre de contact est apposé sur l’œil préalablement anesthésié par des collyres.
L’opération au laser est rapide (quelques minutes) et indolore.
Des collyres anti-inflammatoires et hypotonisants seront parfois prescrits par votre ophtalmologiste au décours de la procédure. Le laser provoque un éblouissement et l’utilisation de collyres mydriatiques peut vous empêcher de conduire dans les heures qui suivent. Il est donc recommandé de venir accompagné.
Le laser argon s’adresse aux pathologies rétiniennes et trouve son application dans 3 grands cadres nosologiques : les déchirures, les ischémies, les saignements. C’est l’effet thermique du laser qui est ici recherché afin de créer des cicatrices, de détruire un vaisseau anormal ou une portion de rétine malade, mal irriguée (comme il est possible de le voir lors des rétinopathies diabétiques ou dans les séquelles d’occlusions veineuses). Votre ophtalmologiste peut également employer le laser argon pour traiter des lésions de paupières bénignes ou des cils gênants de croissance anarchique (trichiasiques ou distichiasiques), en alternative à une chirurgie.
Le laser yag est utilisé dans 2 domaines : traiter une cataracte secondaire (capsulotomie) et prévenir la survenue de glaucome aigu en cas d’angle étroit (iridotomie).
La capsulotomie est souvent réalisée dans les 2 ans qui suivent la chirurgie de la cataracte. Une seule procédure est nécessaire et permet de retrouver la transparence initiale de l’implant.
L’iridotomie s’adresse aux patients ayant un risque de fermeture de l’angle irido cornéen (prévention primaire), ou en prévention secondaire de glaucome aigu par fermeture de l’angle.
La trabeculoplastie selective au laser (ou SLT) fait appel au dernier type de laser et s’adresse aux patients présentant une hypertonie oculaire traitée par collyres et dont l’anatomie de l’œil (angle ouvert) et ses caractéristiques (pigmentation) permettent sa réalisation. Il peut aboutir à la diminution des traitements hypotonisants en réduisant la pression intra oculaire.
L’adaptation en lentilles de contact permet de corriger certaines amétropies (myopie, hypermétropie, astigmatisme, presbytie) en s’affranchissant du port de lunettes, sous certaines condition d’usage et d’entretien. Plusieurs types de lentilles existent : souples, rigides, mensuelles, journalières ou bi mensuelles ….
Une bonne adaptation peut requérir plusieurs consultations et parfois la réalisation d’examens complémentaires (skiacol®, topographie cornéenne).
Une consultation spécialisée permet donc de cibler les attentes réfractives du patient, d’évaluer ses possibilités d’adaptation et surtout de lui exposer les précautions d’usage de tous les porteurs de lentilles, conditions sinequanones d’un confort à long terme.